Слёзы играют важную роль в организме человека: по носослезному каналу они не дают роговице пересыхать. Но работа слезовыводящих путей может нарушаться заболеванием — дакриоциститом.
Что такое дакриоцистит
Дакриоцистит — это воспаление слезного мешка, которое характеризуется перекрытием носослезного канала. Слезы не поступают в полость носа и скапливаются в мешке, постепенно его заполняя. Выделяемый секрет приобретает непрозрачный, слизисто-гнойный вид. Подступающие слезы не могут попасть в слезный мешок, что приводит к слезотечению у больного.
Причины возникновения
Дакриоцистит возникает из-за закупорки носослезного канала. Характер течения болезни зависит от возраста больных. Например, у младенцев болезнь часто вызвана нерастворимым желатинообразным комочком или особенностями слезоотводящих путей.
Причинами развития дакриоцистита у взрослых являются различные факторы.
- синуситы, ринит;
- полипы носовой полости;
- ОРВИ и проч.
Развитие дакриоцистита также сопровождается переломами носа, проблемами с аденоидами и травмами век.
Генетическая склонность к образованию пробки в носослезном протоке может стать причиной дакриоцистита.
Виды заболевания
Существуют дакриоцистит у взрослых и новорождённых. Лечение этих видов отличается.
Дакриоцистит у новорожденных часто проходит сам по себе и не требует лечения. У взрослых дакриоцистит не исчезает самостоятельно, поэтому необходим визит к офтальмологу для назначения терапии.

Медики различают 4 формы дакриоцистита:
- Катаральный тип болезни протекает с меньшими проявлениями и легче поддаётся лечению по сравнению с другими формами.
- Сужение носослезного канала приводит к накоплению слёз в специальном углублении.
- Накопление гноя в слёзном мешке требует неотложного обращения к врачу.
- Флегмона. Наиопаснее, когда гной может распространяться за пределы канала.
Дакриоцистит бывает острым и хроническим. Хроническая форма характеризуется слезотечением, скоплением гноя в углах глаз, отёком слезного мешка. Острый дакриоцистит проявляется отеками век, покраснениями слезного мешка и прочее.
Симптомы и признаки у детей и взрослых
Заболевание характеризуется постоянным выделением слёз, гноем из глаз и их опухолью.
Дополнительные симптомы дакриоцистита:
- сужение глазной щели;
- воспаление в полулунной складке, веках;
- Утончение кожи внутреннего века глаза.
Симптомы болезни меняются в зависимости от возраста ребёнка. Главные проявления наблюдаются у малышей в первые сутки после рождения. Носослезные каналы новорожденных покрыты плёнкой, которая разрывается после родов. Слезный аппарат начинает функционировать, но если плёнка не разорвалась, слезы не текут, и развивается дакриоцистит. Такое состояние может пройти само собой через несколько месяцев или потребовать помощи врача.
У малышей заболевание характеризуется рядом симптомов:
- засохшие корочки в углах глаза;
- непрекращающаяся слезоточивость;
- насморк;
- покраснение глаз;
- Выделение гноя из слезного мешка, заметное при надавливании.
Часто дакриоцистит проходит полностью примерно через шесть месяцев жизни, в крайнем случае – к году.
Методы диагностики
Основные методы диагностики дакриоцистита включают:
- При заболевании глаз в анализе крови обнаруживают повышенное количество лейкоцитов.
- Эхография редко используется, но позволяет обнаружить застой и опухоль слезного мешка.
- Проверка проходимости слезных путей.
- КТ позволяет обнаружить новые образования и изменения в глазах.
- Назальная эндоскопия позволяет обнаружить заболевания носовой полости.
В диагностику входят дополнительно дакриоцистография и дакриосцинтиграфия, которые выявляют аномалии системы слезовыделения.
Лечение воспаления слезного мешка
Врачи должны оказывать лечение дакриоцистита взрослым и детям в условиях стационара.
Комплексная терапия включает:
- Лечение острого дакриоцистита включает противовоспалительные препараты, такие как «Парацетамол», «Кеторол» в таблетированной форме или капельках. В качестве антибактериального лечения применяются мази, например, «Эритромициновая», «Тетрациклиновая».
- Физиотерапия потенцирует действие лекарств и предотвращает осложнения. В начальной стадии заболевания применяют сухое тепло и УВЧ-терапию, способствующие стимуляции иммунитета. Такой подход рекомендован взрослым и детям с шести лет. Новорожденным и дошкольникам физиопроцедуры специалист назначает только в крайних случаях.
- Хирургическое вмешательство проводится при отсутствии эффекта от медикаментозного лечения.
Существуют два основных оперативных способа устранения проблем с носослезным каналом.
- При проведении дакриоцисториностомии создаётся новый проход между носовыми пазухами и слёзным мешком. Эндоскопический подход к операции позволяет избежать косметологических дефектов на лице.
- Врач капает в пораженный глаз обезболивающим. Затем применяет два зонда: Зонд Зихеля для расширения протоков и Зонд Боумена для очистки каналов и удаления забитых участков.
В терапии дакриоцистита иногда используют медицинских пиявок. Такое лечение не всем показано. Гирудотерапия часто помогает устранить симптомы глазного заболевания у беременных женщин, поскольку многим лекарствам они не могут принимать во время беременности. Врач определяет точное количество сеансов, обычно требуется 3−4 процедуры.
Лечение дакриоцистита у младенцев включает два этапа.
- Мать часто выполняет массаж слезного канала у младенца, осуществляя движения вокруг слезного мешка.
- Применение антибактериальных капель (тетрациклиновых, левомицетиновых) после массажа продолжается 14 дней. В качестве дополнения к медикаментозному лечению допустимо использование народных средств для лечения глазных патологий. Компрессы из чайных пакетиков и отвара укропа, а также капли каланхоэ эффективны при устранении гнойного отделяемого.
Промывание глаза и очистка от гноя важны, так как игнорирование этого совета может привести к развитию конъюнктивита.
Для удаления загрязнений оптимально использовать раствор фурацилина (одну таблетку на 200 миллилитров кипятка). Глаз очищают ваткой, смоченной в приготовленном растворе, направляя движение от виска к носу.
После выполнения этих советов признаки дакриоцистита у малышей как правило исчезают.
Успех терапии дакриоцистита определяется двумя показателями: отсутствием слезотечения и выделения гноя из глаз.
Как правильно делать массаж
Массаж при дакриоцистите у новорожденных входит в комплексное лечение заболевания глаз. Можно легко найти слезный мешок, обследовав внутренний угол глаза – его можно прощупать под кожей в области переносицы.
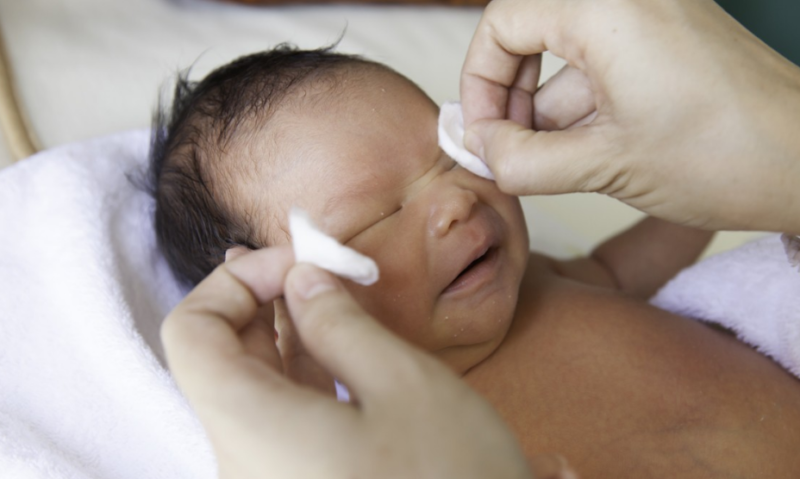
Для повышения эффективности процедуры стоит принять во внимание ряд рекомендаций.
- Перед массажем нужно помыть руки и подстричь ногти. Чтобы избежать переохлаждения канала, конечности разогреваются.
- Глаза протирают отваром ромашки или дезинфицирующим раствором.
- Массируют зону между глазом и носом, прорабатывая также область вокруг носа.
- Нажим следует ощущать, но не переусердствовать.
Такую процедуру выполняют три раза в день, что помогает разрушить сгусток желатина и вывести гной наружу. Затем его удаляют ватным тампоном, пропитанным отваром ромашки.
Возможные осложнения
Острый дакриоцистит может привести к следующим осложнениям.
- абсцесс слезного мешка;
- менингит;
- сепсис.
Болезнь может спровоцировать воспаление соседних ЛОР-органов или мозга. Осложнения дакриоцистита могут стать причиной инвалидности, а в тяжелых случаях – смерти.
У примерно 15% людей с дакриоциститом выявляются камни в слезных протоках. Риск их образования выше у тех, кто страдал острой формой заболевания, чем у лиц с хроническим дакриоциститом.
Профилактика
Можно избежать дакриоцистита, применяя профилактические меры.
- предупреждение глазных травм;
- своевременная терапия заболеваний носа;
- соблюдение правил гигиены глаз.
Если в глаз попало инородное тело, нужно максимально аккуратно извлечь его и обработать глаз антисептиком. Самостоятельно выполнить такую процедуру часто затруднительно, поэтому лучше обратиться к врачу.
Дакриоцистит часто встречается у младенцев из-за особенностей строения их глазных органов. Ход заболевания у детей обычно протекает легче, чем у взрослых. У маленьких пациентов патология зачастую проходит без лечения врачами, но взрослым требуется специальная терапия.
